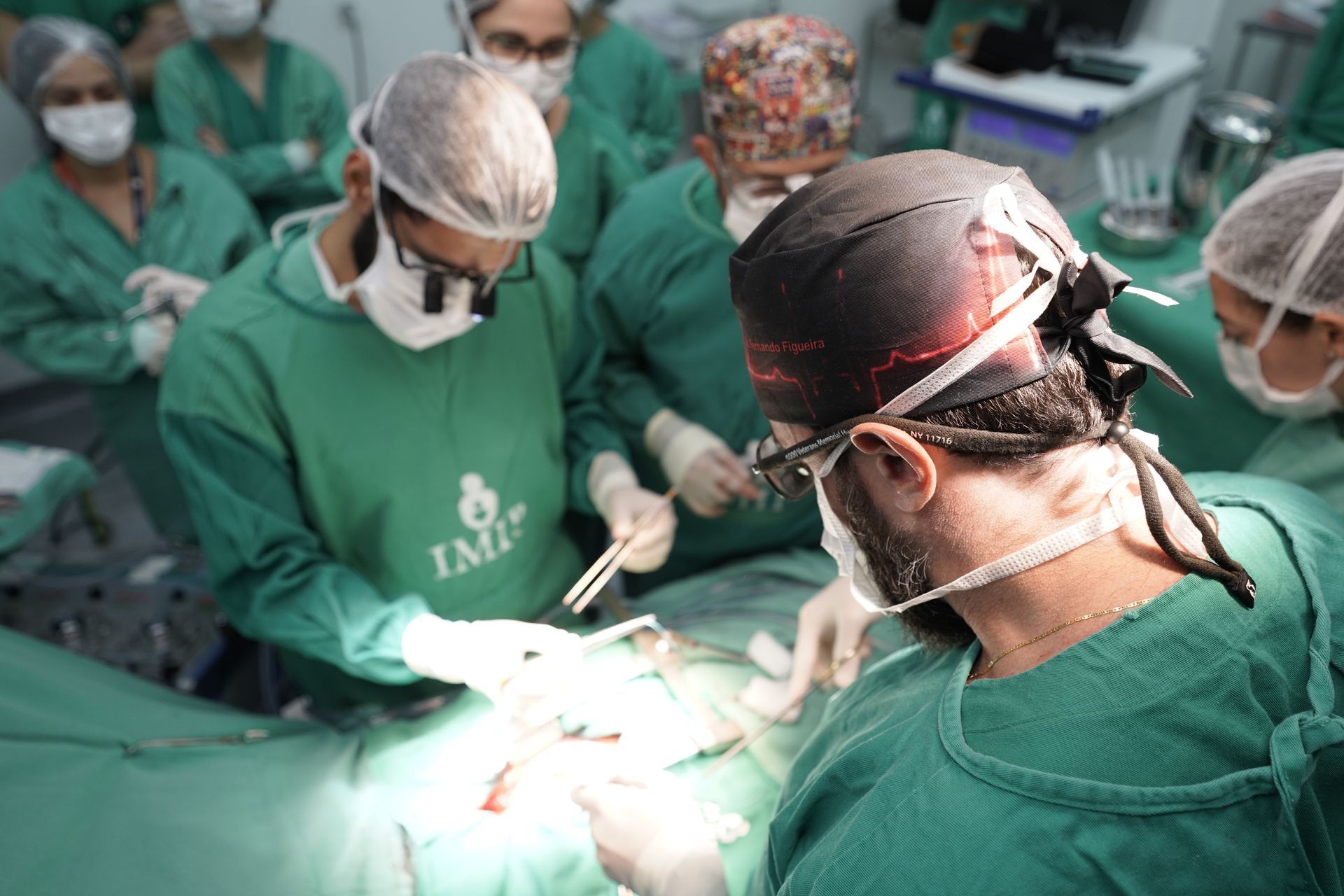
Cirurgia para insuficiência cardíaca: entenda como funciona
A insuficiência cardíaca é um quadro no qual o coração apresenta capacidade reduzida de funcionamento, com o bombeamento insuficiente de sangue, o que restringe a distribuição de oxigênio e nutrientes em nível celular.
Quando o quadro se agrava ou há uma ocorrência súbita (infarto agudo) a cirurgia para insuficiência cardíaca pode ser necessária para
sobrevida e restabelecimento da qualidade de vida do paciente.
Quando é necessária a cirurgia para insuficiência cardíaca?
A indicação da cirurgia para insuficiência cardíaca é realizada pelo cirurgião cardíaco após avaliação minuciosa e individual do caso.
O especialista vai considerar, por exemplo, as causas da insuficiência cardíaca, que podem ser, dentre outras:
- Doença arterial coronária (DAC): geralmente relacionada ao processo de acúmulo de gordura nas artérias do coração (aterosclerose), impedindo o adequado fluxo sanguíneo;
- Cardiomiopatia: quadros nos quais a deficiência cardíaca é resultado de alteração anatômica no miocárdio devido fatores congênitos ou lesões no músculo cardíaco.
Além das causas, a indicação da cirurgia para insuficiência cardíaca também
vai depender da manifestação do problema. Os sintomas incluem dor e aperto no peito, falta de ar, fadiga e inchaço (especialmente nas pernas).
O médico ainda vai considerar se outras abordagens menos invasivas não oferecem resposta adequada ao problema, como mudanças de hábitos e medicamentos.
Assim,
a indicação da cirurgia para insuficiência cardíaca ocorre quando outras abordagens menos invasivas são ineficazes.
Para que o paciente esteja apto, também é realizado o pré-operatório, que inclui exames que indicam o quadro geral de saúde.
Tipos de cirurgias para insuficiência cardíaca
Existem diferentes tipos de cirurgias para insuficiência cardíaca, sendo que a indicação do procedimento mais adequado ao caso vai depender sempre da avaliação individualizada realizada pelo cirurgião.
Revascularização do miocárdio
A cirurgia de revascularização do miocárdio, também conhecida como ponte de safena, é uma das principais técnicas cirúrgicas para casos de insuficiência cardíaca.
Nesse caso, utiliza-se uma artéria ou veia retirada de outro lugar – artéria mamária ou veia safena, geralmente – para criar uma via extra de bombeamento do sangue na região que está obstruída.
Cirurgia valvar
Consiste na cirurgia para insuficiência cardíaca nos casos nos quais o mau funcionamento do coração deve-se a problemas no funcionamento das válvulas do coração, sendo possível o reparo ou substituição da válvula cardíaca disfuncional.
Ressincronização cardíaca
Em alguns casos, como de arritmia cardíaca, pode ser indicado recorrer aos dispositivos de terapia de ressincronização cardíaca (TRC).
A ressincronização cardíaca é recomendada nos casos em que a insuficiência cardíaca resulta em alterações nos impulsos elétricos do coração, ocorrendo contrações descoordenadas.
Dispositivos de assistência circulatória
Os pacientes com quadros crônicos de insuficiência cardíaca também podem ser candidatos ao uso do Suporte Circulatório Mecânico ou de dispositivos de assistência ventricular.
Esses recursos podem ser temporários ou definitivos, a depender do caso, ajudando o coração doente na tarefa de bombeamento e circulação sanguínea.
Essa opção pode ser temporária em casos de pacientes aguardando o transplante do coração ou até mesmo para transporte do paciente.
Transplante Cardíaco
A opção pelo transplante cardíaco como cirurgia para insuficiência cardíaca grave é considerada em casos nos quais não houve resposta satisfatória com outras abordagens.
No transplante cardíaco o coração doente é substituído por um coração sadio doado por um doador falecido.
Como é feita a cirurgia?
A operacionalização da cirurgia para insuficiência cardíaca vai depender sempre do caso individual do paciente e das indicações médicas. Dessa forma, existem diferentes técnicas disponíveis à equipe médica de acordo com as particularidades do caso.
Em geral, utiliza-se anestesia geral, com tempo de internação de 2 a 14 dias, a depender da complexidade do procedimento.
No
pós-operatório o paciente será orientado a fazer repouso, tomar a medicação prescrita, que inclui antibióticos, anti-inflamatórios e analgésicos, manter a incisão cirúrgica limpa e seca e ter uma alimentação balanceada e saudável.
O retorno à rotina será progressivo, conforme o paciente sinta-se melhor. As atividades físicas, apesar de importantes à saúde cardíaca, deverão ser realizadas apenas após alta médica e com devido acompanhamento especializado.
O
acompanhamento cardiológico deverá ser regular após a cirurgia para insuficiência cardíaca, mesmo com a alta médica.
Riscos e complicações
Como qualquer procedimento cirúrgico, a cirurgia para insuficiência cardíaca também apresenta riscos e complicações que deverão ser ponderados entre médico e paciente ainda no pré-operatório. Eles incluem:
- Sangramento durante ou depois do procedimento cirúrgico;
- Infecções pós-operatórias, especialmente quando fizer uso de medicação imunossupressora na recuperação;
- Complicações cardíacas, incluindo arritmias e fibrilação atrial;
- Complicações pulmonares, como pneumonia e embolia pulmonar;
- Acidente vascular cerebral (AVC) devido coágulos sanguíneos;
- Insuficiência renal, de acordo com a necessidade de medicação pós-operatória;
- Problemas na cicatrização, como má cicatrização, abertura dos pontos cirúrgicos e cicatriz inestética.
A indicação da cirurgia para insuficiência cardíaca sempre é feita considerando os riscos associados ao procedimento, sendo feita uma avaliação individualizada para ponderar se os possíveis ganhos superam os riscos existentes.
Resultados da cirurgia para insuficiência cardíaca
A cirurgia para insuficiência cardíaca, quando bem indicada, tem potencial de melhorar a qualidade de vida, especialmente ao aliviar quadros sintomáticos que estavam presentes anteriormente.
A expectativa após a cirurgia é que o paciente possa retomar suas atividades costumeiras em um período máximo de 3 a 6 meses, a depender do tipo de procedimento realizado.
Entretanto, a manutenção de hábitos saudáveis é indispensável ao paciente submetido à cirurgia cardíaca prévia, incluindo alimentação balanceada, prática regular de atividade física, sono de qualidade e supressão de hábitos nocivos, como tabaco e álcool.
Assim, além de aumentar a sobrevida do paciente acometido por cardiopatias, a cirurgia para insuficiência cardíaca é fundamental para a melhora da qualidade de vida desse público.
O Dr. Fernando Figueira possui
experiência e expertise em cirurgia cardíaca, como ponte de safena, cirurgia valvar, transplante cardíaco e Suporte Circulatório Mecânico, além de atuar com segunda opinião médica para pacientes que já têm indicação cirúrgica.
Conheça mais sobre o Dr. Fernando e agende uma consulta.
Não deixe de acompanhar o nosso
blog e também as
redes sociais
do Dr. Fernando.




Impacto de Outras Doenças no Coração: Como Condições Comuns Podem Comprometer a Saúde Cardiovascular
Entre em Contato
Agende uma consulta presencial ou online com o Dr. fernando figueira
Cirurgião Cardiovascular Particular em Recife
Consulta pré-agendada, presencial ou por telemedicina
Reembolso do Plano de Saúde ou Convênio
Total ou parcial, mediante análise do seu convênio
Clínica de Cirurgia Cardiovascular em Recife
Rua Antônio de Goes, 275, 21.º andar - Choice Clínicas - International Trade Center - Boa Viagem - Recife / PE
Agende uma Consulta
WhatsApp: (81) 99424-1697
(81) 99197-0905
Formulário de Contato
Obrigado pela mensagem!
Nossa equipe de atendimento entrará em contato em breve.
Please try again later.
Contato
Rua Antônio de Goes, 275, 21.º andar - Choice Clínicas
International Trade Center - Boa Viagem - Recife / PE
WhatsApp:
Mapa de Site
Responsável Técnico:
Dr. Fernando Figueira | CRM-PE: 15687 | RQE: 918
© 2023. Todos os direitos reservados.
Desenvolvido com carinho por Future Marketing Médico.